您的位置: 首页 > 医院科室导航 > 本部 > 医技系统 > 药学部 > 科室动态
发布人:刘洁 来源:本站 发布日期:2022/4/29 浏览次数:
一、抗菌药物PK/PD理论简介
药代动力学(Pharmacokinetics,PK)主要是定量研究药物在生物体内吸收、分布、代谢和排泄(ADME)随时间变化的动态规律;药效学(Pharmacodynamics,PD)则是研究药物对疾病的效果及药物剂量对疗效的影响(图1)(常用PK、PD参数见表1)。抗菌药物PK/PD理论是将抗菌药物浓度及作用时间和抗菌活性相结合,阐明抗菌药物在特定给药方案下产生抗菌效果的过程。

图1 药物在体内的PK及PD过程
目前,依据抗菌作用与血药浓度和作用时间的相关性将抗菌药物分为三类:时间依赖性、时间依赖性且PAE较长性、浓度依赖性抗菌药物,见表1。
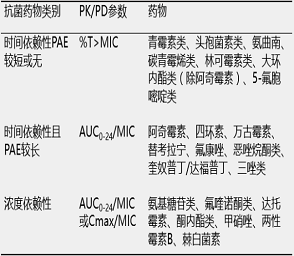
表1抗菌药物分类及PK/PD参数特征
二、PK/PD理论的临床应用―细菌性腹腔感染
细菌性腹腔感染是指各种细菌引起的腹腔内感染,包括原发性与继发性腹膜炎、腹腔内脓肿、腹膜透析相关腹膜炎等浆膜腔感染,阑尾炎、胆囊炎、胆管炎、急性胰腺炎、胰腺脓肿、肝脓肿、脾脓肿及胃肠道、肾脏等腹腔器官感染等。腹腔感染科分为社区获得性腹腔感染、医院获得性腹腔感染、复杂性及非复杂性腹腔感染。
(一)抗菌药物在腹腔组织的分布
青霉素类、头孢菌素类、β-内酰胺酶抑制剂合剂、喹诺酮类、碳青酶烯类、甲硝唑及万古霉素在腹水中浓度高(表2)。

表2 抗菌药物在腹腔组织中的浓度
(二)优化给药方案建议
1.根据常见致病菌与耐药特点选药:引起腹腔感染的病原菌多源于肠道,部分源自血行感染。腹腔感染通常为肠杆菌科细菌、场球菌属和拟杆菌属等厌氧菌的混合感染。我国以大肠埃希菌为代表的革兰阴性杆菌是腹腔感染最常见的病原菌,耐药性较高。除常见的需氧菌外,原则上所有治疗方案都应该覆盖腹腔感染的常见厌氧菌。对拟杆菌属等厌氧菌推荐使用甲硝唑等硝基咪唑类。美国外科感染学会2017年最新修订的腹腔感染指南推荐根据临床风险因素、治疗结局和患者基础健康状况进行评估,将患者分为治疗失败或死亡高风险[符合脓毒症和脓毒症休克标准的腹腔感染患者;急性生理与慢性健康评分(APACHE II评分)≥10;存在至少2项风险的弥漫性腹膜炎;感染源控制延迟或不足者等]和 低风险,分别给予不同的药物推荐(表3,表4)。
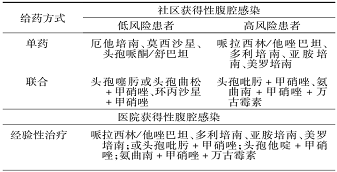
表3 腹腔感染经验性抗感染治疗的推荐药物
2.选择腹腔分布浓度较高的抗菌药物:经验性治疗需覆盖大肠埃希菌和肺炎克雷伯菌时,可选择哌拉西林/他唑巴坦、替卡西林/克拉维酸、头孢他啶等腹腔组织浓度高的药物。美国外科感染学会2017年制定的指南推荐应用哌拉西林/他唑巴坦、头孢他啶+甲硝唑作为成人和儿童治疗失败或死亡高风险患者的经验性治疗,低风险患者可单用替卡西林/克拉维酸。

表4 医院获得性腹腔感染目标性抗感染治疗的推荐药物
(三)按抗菌药物PK/PD特点优化给药方案
腹腔感染时,应用实践依赖性药物,如头孢唑林、头孢呋辛、替卡西林可通过增加给药频次提高药物浓度超过MIC的时间占给药间隔的百分率(%T>MIC)而提高疗效。美国外科感染学会制定的2017指南推荐头孢唑林1-2g,1次/8h;头孢呋辛1.5g,1次/8h。治疗铜绿假单胞菌感染时,哌拉西林/他唑巴坦可增加每日给药次数,如3.375g,1次/4h;或4.5g,1次/6h,并延长滴注时间,可增加%T>MIC,从而增加疗效。浓度依赖性药物(如甲硝唑等),增加单次给药剂量或日总剂量不变,减少给药次数,提高Cmax/MIC和AUC0-24/MIC。
2010年IDSA制定的腹腔感染指南中推荐浓度依赖性药物,如氨基糖苷类药物阿米卡星15-20mg/kg,静脉滴注,1次/24h;庆大霉素、妥布霉素5-7mg/kg,静脉滴注,1次/24h。2017年美国外科感染学会指南则提出阿米卡星7.5mg/kg,静脉滴注,1次/8-12h;庆大霉素4-7mg/kg,静脉滴注,1次/24h;妥布霉素4-7mg/kg,静脉滴注,1次/24h。
建议:(1)青霉素类、头孢菌素类、β-内酰胺酶抑制剂合剂、莫西沙星、环丙沙星、碳青酶烯类、甲硝唑及万古霉素腹水中浓度高,适合应用于腹腔感染;
应用上述药物中的时间依赖性药物可通过增加给药频次,提高%T>MIC而提高疗效;对于浓度依赖性药物可增加单次给药剂量或日总剂量不变,减少给药次数,提高Cmax/MIC和AUC0-24/MIC,提高临床疗效。
希望我们共同行动起来,医师、药师协作奋进,不断提高用药水平,达到真正的安全、有效、经济、适当地用药。
来源:抗菌药物指南





